|
|
|
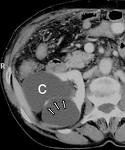
Cắt chóp nang thận |
|
Bước đầu áp dụng kỹ thuật cắt nang thận qua nội soi hông lưng 23-02-2009 10:12:35 GMT +7 BƯỚC ĐẦU ÁP DỤNG KỸ THUẬT CẮT NANG THẬN QUA NỘI SOI HÔNG LƯNG (Kystectomie rénale par lomboscopie) Nguyễn Ngọc Tiến- Vũ Lê Chuyên- Nguyễn văn Ân Nguyễn Phúc Cẩm Hoàng- Nguyễn Văn Hiệp *
I/ Đặt vấn đề: Việc ứng dụng kỹ thuật mổ nội soi ổ bụng trong niệu khoa ngày càng phát triển trên thế giới cũng như tại Việt Nam. Bệnh Viện Bình Dân đã áp dụng thành công đáng kể các kỹ thuật mổ nội soi ổ bụng đặc biệt là phẫu thuật cắt nang thận nội soi qua ngã trong phúc mạc. Các biến chứng mổ nội soi trong ổ bụng như: xì dò, thủng các cơ quan trong ổ bụng, dính ruột hậu phẫu…Còn làm nhiều ưu tư cho phẫu thuật viên. Đường vào qua ngã hông lưng sau phúc mạc trong niệu khoa thường được lựa chọn áp dụng cho nhiều loại phẫu thuật Nên kỹ thuật mổ nội soi qua ngã hông lưng sau phúc mạc được đặt ra cho phẫu thuật viên niệu khoa với những ưu điểm riêng của nó.
II/ Mục tiêu nghiên cứu: Áp dụng đường vào qua ngã nội soi vùng hông lưng sau phúc mạc cho phẫu thuật cắt nang thận nhằm phân tích ưu khuyết điểm của đường vào này để có thể ứng dụng cho các loại phẫu thuật nội soi khác trong niệu khoa.
III/ Bệnh nhân và phương pháp: 1.Bệnh nhân: Tất cả những bệnh nhân nang thận đơn độc có triệu chứng với kích thước >5cm. Không có tiền sử ngoại khoa trong ổ bụng hay vùng hông lưng cùng bên phẫu thuật. Không có đợt nhiểm trùng nang thận mới đây (<1 tháng) Bảng 1: Các dữ kiện bệnh nhân trước mổ _______________________________________ Phái nam/ nữ 2/8 Tuổi 49(36-61) Đau lưng 10 _______________________________________
Bảng 2: Các đặc tính của nang thận ____________________________________________ Kích thước 60 mm(51-85) Nang nghi ngờ ác tính 0 Hút dịch làm TB học 0 Nang bên trái/phải 5/5 Nang cực trên 2 Nang cực dưới 7 Nang cạnh bể thận 1 ____________________________________________ 2. Phương pháp: Áp dụng kỹ thuật mổ cắt nang thận qua ngã nội soi hông lưng Bệnh nhân được đặt ở tư thế nằm nghiêng như như tư thế mổ hông lưng cổ điển, bộ phận vidéo ở trước bụng BN, phẫu thuật viên và phụ mổ sau lưng BN. Dụng cụ bao gồm: Dao mổ Kẹp Kelly 1 Trocart 10mm 2 trocarts 5mm Optique 0 độ Kéo nội soi Kẹp nội soi Babcock nội soi Dụng cụ hút nội soi Hộp dụng cụ mổ hở sẵn sàng Kỹ thuật: Rạch da ngang 2cm dưới xương sườn cuối 2cm và bên ngoài khối cơ lưng 2cm. Kẹp Kelly tách vào hố thắt lưng theo chiều 45 độ so với mặt phẳng thẳng đứng và 45 độ so với mặt phẳng ngang, chiều sâu khoãng 5- 9cm, khi có được cảm giác vượt qua sự đề kháng của cân ngang, Kelly sẽ cử động theo nhịp thở. Dùng ngón tay trỏ tiếp tục bóc tách vùng hông lưng để tạo khoãng hông lưng sau phúc mạc càng rộng tối đa nếu có thể được. Trocart 10mm với optique được đặt và tiến hành bơm CO2 để quan sát và đánh giá vùng mổ. Tiếp tục đặt trocart thứ 2 ở vị trí đường nách trước trong vùng giới hạn trước khi bóc tách phúc mạc và ở ngay đầu tận của đường rạch da theo đường mổ cổ điển trong trường hợp phải chuyển mổ hở. Trocart thứ 3 đặt ở đường nách sau, vài centimètre trên mào chậu. Một khi nang thận được thấy qua phẫu trường, kỹ thuật cũng giống qua ngã trong phúc mạc: tách nang thận, mở nang thận, thăm dò trong nang, cắt nang tới bờ nhu mô thận, cầm máu và dẩn lưu.
IV/ Kết quả: Có 10 trường hợp đầu tiên được ứng dụng kỹ thuật này từ tháng 8/2002 đến tháng 12/2002. Kết quả như sau:
Bảng 3: Dữ kiện bệnh nhân trong lúc mổ _____________________________________________________________ Thời gian mổ 113 phút(70-140) Chuyển mổ hở 3 Máu mất 30ml(10-100) CO2 tiêu thụ 70-100 lít
Bảng 4: Dữ kiện bệnh nhân sau mổ _____________________________________________________________ Thời gian nằm viện 4 ngày(2-7) Nhu động ruột 1,8 ngày(1-3) Thời gian rút dẩn lưu 2,7 ngày(2-4) Biến chứng 1(10%) nhiểm trùng lỗ trocart Giải phẫu bệnh lý nang nang thận xơ hóa hoặc nang đơn giản thận _____________________________________________________________
V/ Bàn luận: Nang thận đến khám tại các phòng khám chuyên khoa niệu không ít nhưng đa số là những nang nhỏ hoặc không triệu chứng, không cần điều trị. Theo một số tác giả 24% nang thận xảy ra ở BN trên 40 tuổi và 50% ở BN trên 50 tuổi phát hiện tình cờ qua khám tổng quát hoặc qua scanner [2]. Chỉ định can thiệp khi nang thận gây đau hoặc hình dạng bất thường nghi ngờ ác tính. Tương tự nghiên cứu của Nguyễn văn Hiệp- Bùi mạnh Côn và cộng sự cũng có 10 trường hợp nang thận đều có triệu chứng [11]. Nang thận có thể được điều trị bằng phương pháp mổ hở kinh điển và cũng có thể điều trị bằng chọc hút bơm chất gây xơ hóa với alcool hoặ bétadine. Chọc hút có thể thực hiện bằng tê tại chỗ, hiệu quả đối với các nang <6cm [12], ngược lại đối với những nang >7cm, tỉ lệ thất bại cao, nên mổ nội soi, khi đó chúng ta có lợi điểm nữa là có được bệnh phẩm mô học.
10 bệnh nhân có chỉ định can thiệp, lần đầu tiên chúng tôi thực hiện kỹ thuật cắt nang thận qua ngã nội soi vùng hông hưng sau phúc mạc đã khẳng định tính khả thi của kỹ thuật này với kết quả tương tự với một số tác giả như: Bellman và cộng sự (10 BN)[1], Rubenstein và cộng sự (10 BN)[2], Guazzoni và cộng sự (20 BN)[3], Brown và cộng sự (13 BN)[4].
Biến chứng không có trong loạt nghiên cứu này, tuy nhiên theo một số tác giả biến chứng chính thường gặp nhất là xuất huyết đôi khi phải chuyển mổ hở cầm máu [5], đôi khi cũng có thể điều trị bảo tồn trong nghiên cứu của Rubenstein [2]. Biến chứng xuất huyết thường xảy ra khi thực hiện sinh thiết đáy nang, cầm máu thường rất khó khăn, khi đó một số tác giả đề nghị xử dụng Argon có thể hiệu quả hơn [6].
Đường vào mổ cắt nang thận nội soi rất được bàn cãi. Đa số tác giả đã chọn đường mổ qua phúc mạc [1,2,3,4,7,8], nhưng đường mổ qua ngã ngã hông lưng càng lúc càng được áp dụng [9,10] để tránh các nguy cơ của đường mổ qua ngã trong phúc mạc. Trên thực tế hình dạng và vị trí nang hướng cho chúng ta quyết định đường vào: các nang có kích thước vừa phải và không ở cực trên có thể thực hiện dễ dàng hơn qua ngã sau phúc mạc, ngược lại các nang to, mặt trước, hoặc ở cực trên có lẽ dễ tìm và cắt được nang qua ngã trong phúc mạc. Trong 3 trường hợp chuyển mổ hở của chúng tôi đều là những nang cực trên, rất khó khăn để tiếp cận được nang, nhất là đây là những trường hợp đầu tiên thực hiện làm kéo dài quá nhiều thời gian phẫu thuật. Hơn nũa, những nang cạnh bể thận chèn ép bể thận hoặc đẩy niệu quản, chúng ta có thể bóc tách nang thận dễ dàng hơn qua ngã trong phúc mạc. Trong loạt nghiên cứu của chúng tôi tất cả các trường hợp đều không thực hiện scanner trước mổ. Theo một số tác giả scanner rất có lợi cho việc dự đoán và đánh giá tình trạng nang cũng như khả năng ung thư dạng nang [13,14,15]. Theo đó, không nên tiến hành phẫu thuật cắt nang thận qua ngã nội soi đối với những nang thận nghi ngờ ác tính.
So sánh các kết quả của loạt nghiên cứu này với tác giả thực hiện kỹ thuật mổ qua ngã trong phúc mạc, nghi nhận như sau:
Bảng 5: so sánh các dữ kiện với phẫu thuật qua ngã trong phúc mạc _____________________________________________________________
Chúng tôi NV Hiệp- BM Côn
Thời gian mổ 113 phút(70-140) <90 phút Chuyển mổ hở 3 0 Thời gian nằm viện 4 ngày(2-7) 3-5 ngày _____________________________________________________________
Thời gian mổ qua ngã sau phúc mạc dài hơn, có thể do phẫu trường hẹp hơn và đây là những trường hợp đầu tiên, thời gian phẫu thuật có thể sẽ rút ngắn nếu phẫu thuật được thực hiện thường quy hơn với cùng một ê-kíp nhịp nhàng. Tất cả 3 trường hợp mổ hở đều là các nang thận cực trên, trong phẫu trường hẹp và thao tác chưa quen, chúng tôi đã đễ kéo dài thời gian phẫu thuật quá lâu nên đã quyết định chuyển mổ hở. Tuy nhiên các trường hợp này, chúng tôi rạch da từ lỗ trocart thứ 1 sang lỗ trocart thứ 2, nên đây vẫn giống như một cuộc mổ hở cổ điển mà bệnh nhân luôn được giải thích rõ ràng truớc mổ.
Thời gian nằm viện của 2 đường mổ như nhau, vẫn ngắn hơn nhiều so với mổ hở.
VII/ Kết luận: Ưu điểm: Vùng mổ sau phúc mạc là vùng mổ quen thuộc của PTV niệu khoa Không ảnh hưởng tới ổ bụng Tránh được các biến chứng tổn thương các cơ quan trong phúc mạc Tránh biến chứng tắc ruột hậu phẫu Nếu phải chuyển mổ hở, đường mổ như mổ cổ điển Nhu động ruột sớm phục hồi
Khuyết điểm: Phẫu thuật kéo dài hơn qua ngã trong ổ bụng (khi chưa quen) Phẫu trường hẹp hơn. Bệnh nhân mập phẫu thuật có thể sẽ kéo dài. Đối với nang thận cực trên phẫu thuật sẽ gặp nhiều khó khăn. Số luợng nghiên cứu còn ít, công trình sẽ được thực hiện tiếp tục và rộng rải để có kết luận thuyết phục hơn từ đó có thể áp dụng đường vào qua ngã nội soi hông lưng sau phúc mạc cho các phẫu thuật niệu khoa khác như: bệnh lý khúc nối, sạn to niệu quản vùng lưng, sạn bể thận…
Tài liệu tham khảo:
1/BELLMAN G.C., YAMAGUCHI R.,KASWICH J. Laparoscopic evaluation of indeteminate renal cyst. Urology, 1995,45,1066-1070. 2/RUBENSTEIN S.C., HULBERT J.C., PHARAND D., SCHUESSLER W.W., VANCAILLIE T.C., KAVOUSSI L.R. Laparoscopic ablation of symptomatic renal cyst. J.Uro.,1993,150,1103-1106. 3/GUAZZONI G., MONTORSI F., BERGAMASCHI F. et al. Laparoscopic unroofing of simple renal cyst. Urology, 1994,43,154-159. 4/BROWN J.A., TORRES V.E., KING B.F., SEGURA J.W. Laparoscopic marsupialization of symptomatic polycystic kidney disease. J.Urol., 1996,156,22-27. 5/DENIS E., NICOLAS F., BEN RAIS N., CLOIX P. ET coll Traitement coeliochirurgical des kystes simples du rein. Progres en urologie. 1998,8,195-200. 6/Mc DOUGALL E.M., CLAYMAN R.V. Avances in laparoscopic urology part I. History and development of procedures. Urology, 1994,43,420-426. 7/NIEH P.,BIHRLE W.: III Laparoscopic marsupialization of massive renal cyst. J.Urol,1993,150,171-172. 8/STOLLER M.L.,IRBY P.B.,III, OSMAN., CARROLL P.R. Laparoscopic marsupilization of a simple renal cyst. J.Urol.,1993,150,1486-1490. 9/BARRETO H., DOUBLET J.D., PERALDI M.N., GATEGNO B., THIBAULD Ph. Chirurgie rénale par lomboscopie: expérience initiale. Prog. Urol,1995,5,384-389. 10/HOENIG D.M., LEVEILLEE R.J., AMARAL J.F., STEIN B.S. Laparoscopic unroofing of symptomatic renal cyst: three distinct surgical approaches.J.Endourol.,1994,9,55-57. 11/NGUYEN V.H., BUI M.C. và cộng sự Phẫu thuật cắt nang thận qua nội soi ổ bụng Tạp chí y học thực hành số 426. 2002, trang 317-320. 12/GELET A., SANSEVERIONO R., MARTIN X. et al Percutaneous treatment of benign renal cyst. Eur.Urol.,1990,18,248-251. 13/CLOIX P., MARTIN X., PANGAUD C., MARECHAL J.M., BOUVIER R., BARAT D., DUBERNARD J.M. Surgical management complex renal cyst: a series of 32 cases. J.urol.,1996,156,28-30. 14/ARONSON S., FRAZIER H.A., BALUCH J.D., HARTMAN D.S., CHRISTENSON P.J. Cystic renal usefulness of Bosniak classification. Urol.Radiol.,1991,13,83-90. 15/BOSNIAK M.A. The cuurent radiological approach to renal cysts. Radiology, 1986,158,1-10.
|
 Phản hồi Phản hồi  Gửi cho bạn bè Gửi cho bạn bè  In ra giấy In ra giấy |
|
Các tin khác:
|



Trang web được quản lý và điều hành bởi Hội Tiết Niệu - Thận Học Tp. Hồ Chí Minh |
Số người truy cập: 2550375 |

.jpg)